当院の想いが平成28年9月2日金曜日阪神対横浜戦で、甲子園球場のライナービジョンに放映されました。
→詳しくはこちら
 阪神タイガースの岩田投手(現在は引退)は、1型糖尿病の治療をしながら一流のプロ野球選手として活躍されていました。現在、1型糖尿病の治療はインスリンの注射療法が中心ですが、インスリン注入をしていれば健常な方と何ら変わらぬ生活をすることができます。
阪神タイガースの岩田投手(現在は引退)は、1型糖尿病の治療をしながら一流のプロ野球選手として活躍されていました。現在、1型糖尿病の治療はインスリンの注射療法が中心ですが、インスリン注入をしていれば健常な方と何ら変わらぬ生活をすることができます。
1型糖尿病に対する誤解や偏見に傷ついたり、治療に負担を感じたりしていませんか?
 生活習慣とは基本的には関係がない自己免疫性疾患などが原因であるにも関わらず、「糖尿病」というイメージから不摂生のせいだと誤解されるなど、1型糖尿病の方にとっては社会の理解や認知が進まず、生きづらい思いを抱えている方もいらっしゃると思います。
生活習慣とは基本的には関係がない自己免疫性疾患などが原因であるにも関わらず、「糖尿病」というイメージから不摂生のせいだと誤解されるなど、1型糖尿病の方にとっては社会の理解や認知が進まず、生きづらい思いを抱えている方もいらっしゃると思います。
当院では、インスリン治療を適切に行うことで1型糖尿病患者さんの人生をより明るく、より充実したものにするためのお手伝いをしていきたいと考えています。
当院は大阪府内に有数の1型糖尿病の専門治療が選べるクリニックです
当院で受けられる専門的な検査、治療とは?
- ペン型インスリン注射
- インスリンポンプ(ミニメド770G、ミニメド780G、メディセーフウィズ)
- AID・SAP療法(メニメド770G、ミニメド780G)
- SMBG(自己血糖測定)
- フリースタイルリブレ2
- リアルタイムCGM(在宅用)
デクスコムG7、ガーディアン™4スマートCGM - プロフェッショナルCGM(検査用)
これらすべての導入が選択可能なクリニックは、実は当院を含めて大阪府内に4つだけでした。
引用:糖尿病ネットワーク https://dm-net.co.jp/byoin/500/501/ (医療機関リスト2020年4月実績分)
しかも、当院はこれらの治療が通院(外来のみ)で受けられる、全国にも数少ないクリニックです。
2025年4月現在、当院の1型糖尿病の患者さんは約200名。インスリンポンプ療法、SAP(AID)療法、リアルタイムCGM、フリースタイルリブレ2の患者さんも増えてきています。
どの診療日でも対応可能であることが澤木内科・糖尿病クリニックの特色と考えています。
看護師(糖尿病看護認定看護師や日本糖尿病療養指導士、大阪糖尿病指導士など取得者多数)による療養指導(看護外来)や栄養指導(管理栄養士:日本糖尿病療養指導士、大阪糖尿病療養指導士)も常時できる体制の維持を目指しています。
高い専門性と親身なカウンセリングをご支持いただいた結果、高槻市、枚方市、茨木市をはじめ、大阪府内のみならず、京都府、兵庫県、滋賀県からも定期通院をして頂いております。
1型糖尿病のインスリン治療とは?
 1型糖尿病とは、血糖値を正常に保つためのインスリンの分泌が足りない状態、インスリン欠乏症です。ですから足りないインスリンを注射する必要があります。
1型糖尿病とは、血糖値を正常に保つためのインスリンの分泌が足りない状態、インスリン欠乏症です。ですから足りないインスリンを注射する必要があります。
詳しくはこちら
1型糖尿病の治療には、適切なインスリンの補充と栄養バランスの取れた食生活が基本です。そのため当院では、食事に含まれる炭水化物量を見抜き、ひとりひとりの患者さまに最適な指導を行うことを心がけています。
根拠あるインスリン治療を負担なく行うには?
- 「食べたい時に食べられない…」
- 「運動したい時に運動できない…」
- 「好きな時間にお風呂に入れない…」
- 「注射や血糖測定が痛くて、手間がかかる…」
 生活に関するさまざまな自由がないことや、常に血糖のことや注射のタイミングを気にしなければいけないことを辛く感じている方も多いのではないでしょうか?
生活に関するさまざまな自由がないことや、常に血糖のことや注射のタイミングを気にしなければいけないことを辛く感じている方も多いのではないでしょうか?
1型糖尿病患者さまの生活をより快適にするために考えられる視点は2つあります。
- ①血糖の把握をいかに正確に、負担なく行うか
- ②インスリン注入をいかに適切に、負担なく行うか
です。
①血糖の把握をいかに正確に、負担なく行うか
●患者さんができる、血糖把握の手段はどんなものがありますか?
- SMBG(自己血糖測定)
- フリースタイルリブレ2(isCGM:間欠的持続グルコース(血糖)測定)
- リアルタイムCGM(持続グルコース(血糖)測定)
●SMBGとは?
当院は指先を穿刺し、血糖値を測定するSMBG(自己血糖測定)の機械を5種類採用しております。患者さんの好みや状況に応じて、提案させていただいております。
●持続グルコース測定(CGM)、持続血糖測定とは?
血糖の推移を24時間にわたって推測が可能となります。
SMBG(自己血糖測定)だけでは見逃されていた高血糖や低血糖の把握が可能となり、より安全に血糖をコントロールすることが可能となってきました。
■持続グルコース測定(CGM)の原理
SMBGが血液中のブドウ糖濃度を測定するのに対して、CGMが測定するセンサーグルコース値は皮下の組織間液のブドウ糖濃度を測定し、専用のアルゴリズムでおおよその血糖値を推測して表示してくれます。
■CGMでできること
1) 新しい血糖コントロール指標の活用
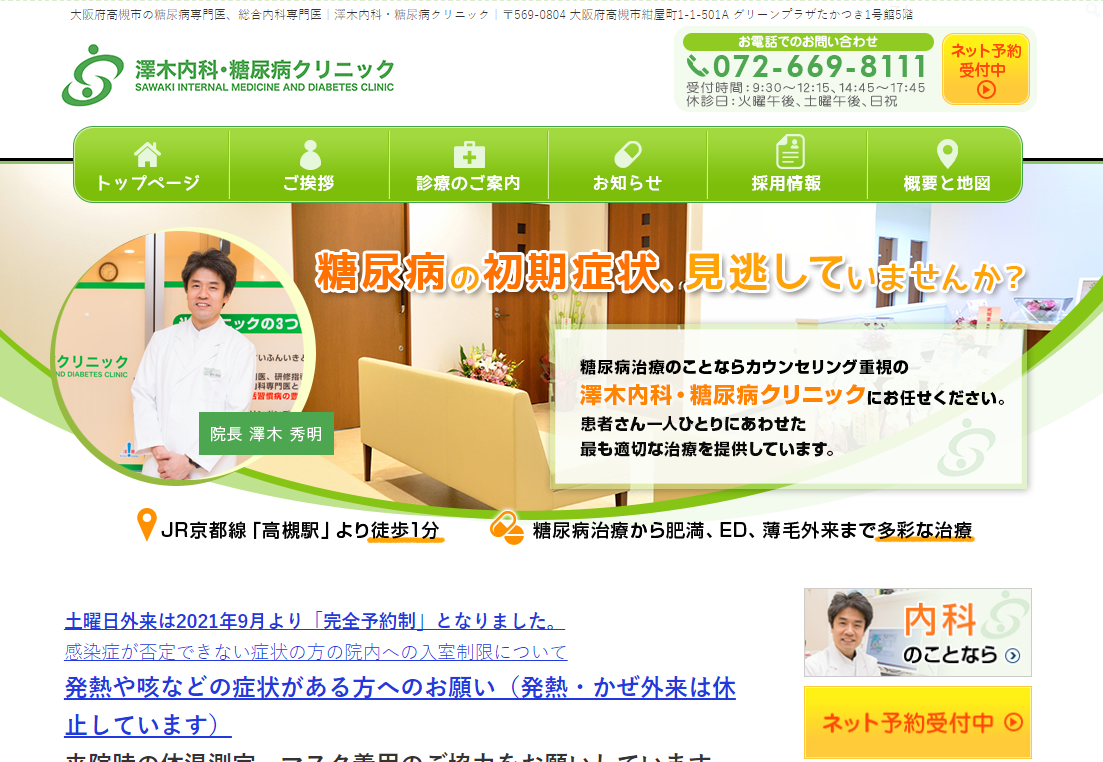
2019年に「CGMによる血糖コントロールの指針」(コンセンサスレポート)が発表になりました。CGMを使用中の患者では、センサーグルコース値につき、治療域Time in range (TIR; 70 mg/dl以上かつ180 mg/dl以下の時間の比率)を最大化することが目標とされています。このとき、低血糖域time below range (TBR; 70mg/dl未満の時間の比率)と高血糖域time above range (TAR; 180mg/dl超の時間の比率)を減らす必要があります。1型糖尿病、2型糖尿病、高齢者、妊娠中などの状況に応じて、目標値が提案されています。TIRはHbA1cと負の相関をするため、新しい血糖コントロール指標として注目されています。
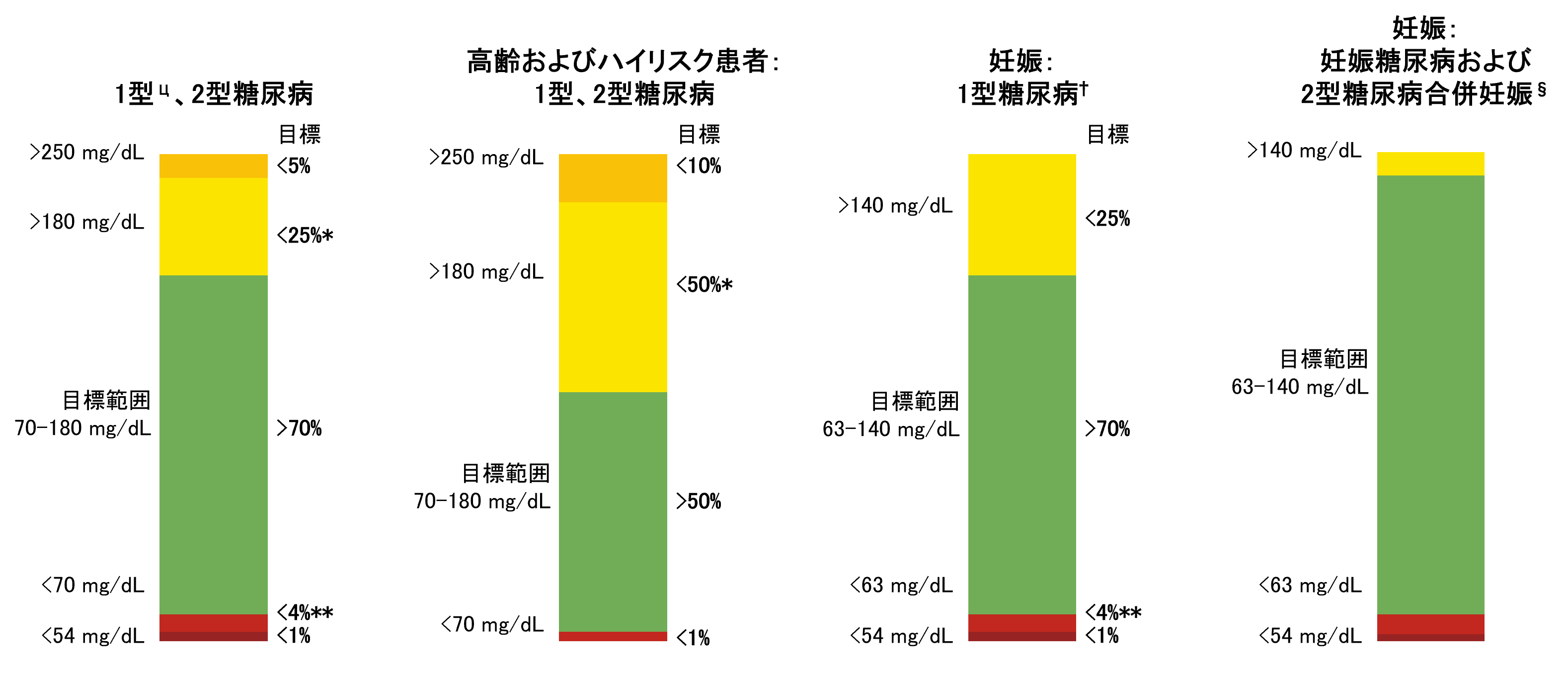
2) 見逃されていた低血糖および高血糖の発見
CGMを用いることで、SMBGでは測定間隔の合間で見逃されていた低血糖および高血糖を発見できる場合があります。とくに就寝中の夜間低血糖はSMBGだけだと見逃されやすいので、CGMによる評価が有用です。また、早朝に血糖値が上昇する暁現象にも注意が必要です。CGMで無自覚低血糖が発見される場合もあります。SMBGで測定した食前血糖値のコントロールが良好なのにHbA1cが高い患者さんの場合、食後高血糖が見逃されている場合があります。このようにCGMを注意深く活用することで多くの有益な情報を得ることができます。
●フリースタイルリブレ2(isCGM)とは?
 指先穿刺の負担が少ない!
指先穿刺の負担が少ない!
グルコース値を連続的に測定し、
リーダーでスキャンした場合にグルコース値を表示します。
リーダーで8時間以内にスキャンを行うとデータが保存されます。
較正は不要です。
上腕に装着し、2日目以降のデーターの精度がよいと報告されています。
警告機能は有さないので、無自覚低血糖に対処するものではありません
リブレを使った負担の少ない血糖測定方法についてはこちら
(保険適応:条件あり)https://www.osaka-tounyoubyou.jp/nisshi/freestyle-libre/
リブレ2も発売され、対応スマートフォンにアプリをダウンロードすることで、リブレ2のセンサーとスマホがbluetoothで接続し、リアルタイムCGMとしても使用可能となりました。(精度面ではまだ、血糖測定の代替としては認められておりません。)
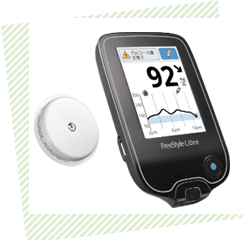
●リアルタイム持続グルコース測定(CGM)とは?
 グルコース値を連続的に測定し、特定のグルコース値になるとアラート(警告音)にて知らせることで血糖補正が可能です。
グルコース値を連続的に測定し、特定のグルコース値になるとアラート(警告音)にて知らせることで血糖補正が可能です。
リアルタイム持続グルコース測定(CGM)器として、
ガーディアンコネクト https://www.osaka-tounyoubyou.jp/info/guardian-connect/ と
デクスコムG7(DexcomG7)テルモ社があります。デクスコムG7のCGMセンサーは制限がありますが、リブレセンサーと同じ枠組みで処方できる仕組みが2022年12月より新たに作られました。結果、リアルタイムCGMが割高で値段のために導入を見送っていた方でも使いやすくなり、利用される患者さんは増加しております。
デクスコムG7のCGMセンサーは10.5日間装着でき、3個処方可能なので、31.5日間カバーできます。また、違う枠組みで保険診療を行えば最大月5個処方可能(50日間カバー)になりました。
Dexcom G7はSMBGの完全な代用として使用することが認められています。
血糖測定は必須でなくなり、指先の痛みを感じながら、血糖測定をしなくてもよいことになりました。校正機能があるので、血糖測定を実施したら、その値を参考にして、より正確な値を表示してくれます。
精度も高くなり、より信頼できるものになってきています。
リアルタイム持続グルコース測定(CGM)器を使った負担の少ない血糖測定方法についてはこちら
(保険適応:条件あり)

②インスリン注入をいかに適切に、負担なく行うか
● インスリン注入の方法はどんなものがありますか?
- ペン型インスリン注射
- インスリンポンプ(メニメド770G、ミニメド780G、メディセーフウィズ)
- SAP、AHCL(AID)(ミニメド770G、ミニメド780G)
費用面や保険適用条件、使用方法などにさまざまな違いがあります。ペン型インスリン注射による自己注射を採用している方は、インスリンポンプ治療にすることでより生活の利便性を高められる可能性があります。
● ペン型インスリン注射
 インスリン治療の中で最も一般的なのがペン型の注射です。インスリンを1日1回~5回注射で皮下に注入します。ペンと一緒に使うインスリン製剤にはペンごと使い捨ての「プレフィルド製剤」とペン型注入器に装着する、詰替え型の「カートリッジ製剤」があります。
インスリン治療の中で最も一般的なのがペン型の注射です。インスリンを1日1回~5回注射で皮下に注入します。ペンと一緒に使うインスリン製剤にはペンごと使い捨ての「プレフィルド製剤」とペン型注入器に装着する、詰替え型の「カートリッジ製剤」があります。
これらのインスリン製剤には、利便性や費用の面で違いがあります。カートリッジ製剤で、バイオシミラー(後発品)のインスリンを選ぶと一般的には安価になります。カートリッジのペン型注入器でも、1単位ではなく、0.5単位で調整可能なものもあります。
また、ペン型注入器のノボペンエコーのように、最後に注入したインスリン量や、注射してからの経過時間がメモリー確認できるペン型注入器もあります。お子様やご高齢の方など、きちんと注射したか見守りが必要な方や、自己管理をもっとラクにしたいという方に最適です。
カウンセリングにより、ひとりひとりに最適なものを採用します。

● インスリンポンプ
 皮下にインスリンの入ったポンプを留置することで、持続的に注入する治療法です。
皮下にインスリンの入ったポンプを留置することで、持続的に注入する治療法です。
インスリンを少量ずつ投与するので、途中で注入を止めたり減らしたりすることができます。
そのため運動したい時やお風呂に入りたい時には止める…
といった融通を効かせながら治療をすることが可能です。
食事に必要な追加インスリンは適宜簡単なボタン操作で注入します。
● インスリンポンプのメリット
- インスリンポンプ療法(CSII)はペンによる頻回注射療法に比べて、平均HbA1cを0.5%下げると報告されています。
- インスリンポンプは血糖値やHbA1cの目標達成を手助けしてくれる道具となります。
- いつでも運動できます
- 好きな時にお風呂に入れます
- 好きなだけ眠れるようになります
- 食事のときの追加インスリンも簡単なボタン操作で入れられます
- 追加インスリン量はあらかじめ複数パターン作成して、登録することができます。
- 内臓の計算機が必要なインスリン注入量を計算してくれるので、安心です。
- 高血糖と低血糖が減り、血糖値が目標内に入れば、HbA1cは改善し、糖尿病とよりよく暮らすことができます。
● インスリンポンプのご紹介
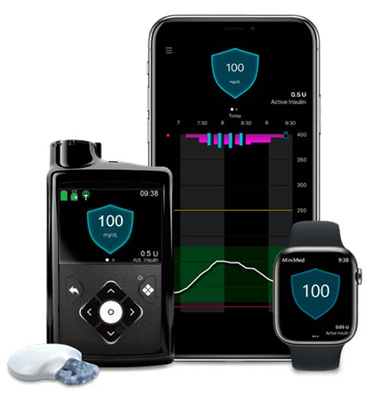
ミニメド780G(MiniMed780G System :チューブあり)の外来導入が可能、通院に対応
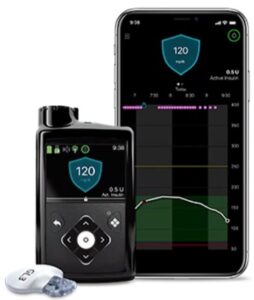 目標グルコース(糖濃度)100-120mg/dlを設定すれば、自動で基礎インスリンを調整してくれます。
目標グルコース(糖濃度)100-120mg/dlを設定すれば、自動で基礎インスリンを調整してくれます。
食事に対する追加インスリンを手動で注入します。
Bluetoothを使って、スマホで糖濃度を確認できます。
Time In Range(糖濃度70-180)となる時間は80%期待でき半自動でおさまるように設計されています。
ミニメド770Gに比べ、要較正が減り、「780Gになってから、治療が楽になった」との声をよく聞き、満足度は上がっているように思います。
妊娠、出産を目指す1型糖尿病をもつ女性の強い味方になりつつあります。

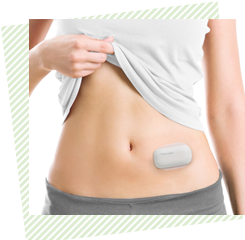
メディセーフウィズ(medisafewith)テルモ社とは
 https://www.osaka-tounyoubyou.jp/info/medisafewith/
https://www.osaka-tounyoubyou.jp/info/medisafewith/
体にインスリンポンプを直接貼り付けるので、ポンプと体の間にチューブが不要となった、チューブレスのインスリンポンプです。
パッチポンプとも呼ばれます。
別のリモコンで操作します。
SAP療法では用いることはできません。
薄着をしたい女性には人気があります。
2019年から、一部の施設で使用が可能となっています。当院も先行導入施設に選ばれて使用開始しています。

● SAP療法
持続血糖モニタリング(CGM)とインスリンポンプを連動させた療法です。
血糖コントロールをモニタリングすることで、インスリンの注入を適切に行い、低血糖状態を防ぎます。
● 適している方
- 介助を要する重症低血糖発作を繰り返す方
- 夜間低血糖の調整が難しい方
- 暁現象(早朝の高血糖)の調整が難しい方
- 妊娠などでより厳格な血糖コントロールを必要とする方

● SAPのメリット
インスリンポンプ640Gと持続血糖モニタリング(CGM)を連動させることで、低血糖状態が起きた場合にインスリン注入を一時停止する「低グルコース一時停止(PLGS)機能」が使用できます。夜中など、就寝中に低血糖が起きたり、日中に無自覚低血糖が起きている方には、この機能があると安心です。また、低血糖状態が解消されれば、インスリン注入は自動で再開します。
実際にこの「低グルコース一時停止(PLGS)機能」を用いると、夜間重症低血糖が有意に減少すると報告されています。
詳しくはご相談ください。
組み合わせ治療による費用の目安
ペン型インスリンと血糖測定(月120回以上、リブレやリブレ2含む)の場合
当院への受診+インスリン療法(1日4回)+血糖自己測定(月120回以上)をしている患者さんの場合
3割負担の場合、当院への支払いは約9000円
糖尿病経口薬を服用している場合は、薬代も含めると約12000円となります。
インスリンポンプによる持続皮下インスリン注射(CSII)と血糖測定(月120回以上)をしている場合
インスリンポンプとSMBG月120回(あるいはリブレ)
3割負担の場合、約18000円。(糖尿病経口薬を服用している場合、薬代含め約19830円)
SAP(AID)療法(CGM機能と連動した持続皮下インスリン注入療法(CGM+CSII)+SMBGの場合
3割負担の人で約3万円(糖尿病経口薬を含めると約32000円)
ペン型インスリンとCGMの場合+SMBG
3割負担の場合、約15000円
「治療法を変えると、負担金額がいくら変わるのか知りたい」など、治療法や費用に関する詳細については、下記をご参照ください。
≪参照≫
■糖尿病とお金の話
(国立国際医療研究センター 糖尿病情報センター)を参照させていただきました。
http://dmic.ncgm.go.jp/general/about-dm/080/100/01.html
1型糖尿病の治療の選択肢についてもっと知りたい!という方は当院にご相談ください
- 血糖の把握やインスリン治療の負担を減らしたい方
- 新しい治療方法の相談、検討がしたい方
- 今の治療法で合っているのかセカンドオピニオンが聞きたいという方
また、
「低血糖が心配で食生活を楽しめない」
「食事・運動・入浴・睡眠の制限を減らしたい」
「薄着の季節でも自分らしく治療を続けたい」
といった1型糖尿病に関する生活全般のご相談でも構いません。まずはお気軽に当院までご相談ください。

お電話での予約およびお問い合わせ

受付時間: 月~土、9時15分~12時15分、
月~金の午後は14時45分~17時45分
休診日:土曜午後、日祝
澤木内科・糖尿病クリニック
〒569-0804 大阪府高槻市紺屋町1-1-501A グリーンプラザたかつき1号館5階
TEL:072-669-8111 FAX:072-669-8114