思春期の糖尿病|中学生・高校生・大学生のための専門外来と移行期サポート
思春期から青年期にかけて、心も体も環境も急激に変化する中で、糖尿病と向き合い続けることは、ご本人にとっても、ご家族にとっても大変なことです。
「部活・受験と両立できるのだろうか…」(中学生・高校生のお子さんをお持ちの方)
「一人暮らしになって、ちゃんと管理できるか心配」(大学生・保護者の方)
「友達と同じように生活したいのに、なんで自分だけ…」(当事者の方)
こうした悩みを抱えている方は、ぜひ一度、澤木内科・糖尿病クリニックへご相談ください。糖尿病専門医として最新の知識を持ちながら、皆さん一人ひとりの「日常」にしっかり寄り添います。
また、「小児科を卒業して、どこの内科に行けばいいかわからない」という中学生・高校生やそのご家族も、どうぞそのままご相談にいらしてください。移行期の不安ごとを、ここで受け止めます。

小児科から内科へ:移行期のお子さんとご家族へ
中学生になる頃、これまで通っていた小児科・小児内分泌科から、内科・糖尿病内科への「移行」を勧められるケースが増えてきます。
「大人の病院って、怖そう…」
「今まで先生に任せていたのに、急に自分で管理しろと言われても」
「内科の先生は子どもの気持ちをわかってくれるのかな」
こうした不安は、ごく自然なことです。
移行期は、治療の継続が途切れやすい「危険な時期」であることが世界中の研究でも示されています。だからこそ、移行のタイミングとその後のサポートが、とても重要なのです。
澤木内科・糖尿病クリニックが移行期のお子さんに心がけていること
✓ 否定しません
「なんでこんなに血糖値が高いの」「ちゃんと打ってないから」――そういった言葉は、当院では使いません。うまくいかない時期があるのは当然のことです。まず「今どんな状況か」を一緒に確認するところから始めます。
✓ 小児科での治療経緯を大切にします
これまでのデータや治療の流れを丁寧に引き継ぎ、今まで積み上げてきたことをゼロにしません。可能であれば、紹介状や小児科でのCGMデータをお持ちください。お持ちでなくても大丈夫です。
✓ ご本人のペースに合わせます
「自分で管理できるようになること」がゴールですが、最初から完璧にできる必要はありません。ご家族のサポートをどこまで続けるか、自己管理の範囲をどう広げていくかを、ご本人・ご家族と相談しながら無理なく進めます。
✓ 保護者の方との同席・お子さん一人での診察、どちらにも対応します
「子どもだけで受診させるのが不安」というご家族の方も、
ぜひ一緒にいらしてください。
一方で、当院では診察室・カウンセリング室において、
お子さんが一人で受診できる機会を、成長に合わせて少しずつ作っていく
ことを大切にしています。
親御さんと一緒に診察室に入る段階から、
「今日は最初だけ一緒に」「今日は待合室で待っていてもらう」など、
お子さんの様子や成長を確認しながら、
ご本人・保護者の方と相談のうえ、柔軟に使い分けています。
「一人で先生に話したいことがある」というお子さんの気持ちも、
「もう少し一緒にいたい」という保護者の方の気持ちも、
どちらもしっかり受け止めながら進めていきます。
✓ 「自分の病気を自分でわかる」を一緒に育てます
親御さんに代わりに説明してもらっていた段階から、
ご本人が自分の口で「最近こんな感じです」と話せるようになること——
それが、将来にわたって治療を続けていくための大切な力になります。
当院では、お子さんが少しずつ「自分の主治医と話せる」という経験を
積み重ねられるよう、診察のたびにご本人への声かけを丁寧に行っています。
✓ 移行期だからこそ、「ここに来てよかった」と思える場所でありたい
それが、澤木内科・糖尿病クリニックの想いです。
どうか遠慮なく、気軽にいらしてください。
✓ お子様が不在でのお子様の初診について
医師法の関係から、保険診療に関しては、お子様が不在でのお子様の初診をお受けしておりません。ご了承の程よろしくお願いいたします。
健康相談(自費診療:セカンドオピニオン外来)という形で本人不在で、
お受けする場合はありますが、URLはこちら をご参照ください。
思春期の糖尿病とは(中学生・高校生・大学生に共通する特徴)
思春期(おおむね中学生〜高校生)には、成長ホルモンや性ホルモンの分泌が増加し、インスリンが効きにくくなる「インスリン抵抗性」が生理的に高まります。
1型糖尿病のお子さんでは血糖コントロールが乱れやすくなり、2型糖尿病のリスクも上昇する時期です。
また、この時期に特有の心理的な課題も見逃せません。
- 病気を友達に隠したいという気持ちから、血糖測定やインスリン注射をこっそり行い、打ち忘れが増える
- 思春期特有の反抗心や自己効力感の低下から、治療へのモチベーションが落ちる
- 過食・偏食・夜型生活など、生活習慣が乱れやすい
当院では、数値の改善だけを目指すのではなく、こうした思春期特有の心理・社会的背景に寄り添いながら、「無理なく続けられる治療」を一緒に考えます。
中学生・高校生の1型糖尿病:最新デバイスと心のサポート
飛躍的に進歩した1型糖尿病の治療テクノロジー
1型糖尿病の治療は、ここ数年で大きく進化しています。
現在では以下のような最新機器が使用できます。
持続血糖測定器(CGM)|フリースタイルリブレ2・デクスコムG7
指先穿刺なしで24時間リアルタイムに血糖値を確認できます。
中学生・高校生にとって「授業中や部活中にこっそり確認できる」という点で、
生活の質(QOL)を大きく改善します。
海水浴

ミニメド780G|自動インスリン供給システム(AID/AHCL)
CGMと連動して、血糖値に応じてインスリンの基礎注入量を
自動で調節・追加するインスリンポンプです。
夜間の低血糖リスクが減り、睡眠の質が向上します。
TIR(目標範囲内時間)の改善が多くの研究で確認されており、
受験勉強や部活動と治療の両立を後押しします。

メディセーフウィズ|パッチポンプ(チューブレスタイプ)
「ポンプに興味はあるけれど、チューブが目立つのは嫌だ」という方に
選択肢として注目されているのが、パッチポンプ(チューブレスポンプ)の
メディセーフウィズです。
チューブがなく体に直接貼り付けて使用するため、
ワンピースや水着など、さまざまな服装・シーンでも着用しやすいのが特長です。
思春期のお子さんにとって「見た目が気になる」「着替えのときに恥ずかしい」
といった心理的なハードルを下げてくれる選択肢のひとつです。
現時点では、CGM(持続血糖測定器)との自動連動機能はなく、
CGMの数値を自分で確認しながらボーラス(追加打ち)を手動で行うタイプです。
「まずポンプを試してみたい」「チューブなしで始めてみたい」という方に
向いています。

ペン型インスリン治療
もちろんペンによる頻回インスリン注射療法は1型糖尿病治療の基本治療であり
根幹となる治療です。
超超速効型インスリン(フィアスプやルムジェブ)、
超速効型インスリン(ノボラピッド(アスパルト)、ヒューマログ(リスプロ)、アピドラ)
速効型インスリン(R)、
中間型インスリン(N)、
持効型インスリン(レベミル、ランタス(グラルギン)、ランタスXR、トレシーバ
混合型インスリン(ライゾデグ、50MIX、30MIX)
などをペンごと使い捨て製剤(プレフィルド製剤)、詰替え製剤(ノボペンエコープラス、ノボペン6、サビオ、イタンゴ)、バイアル製剤(ポンプ用)
などを使いわけております。
注射部位の指導も適宜行っています。
インスリンボール、脂肪皮下硬結

費用面の心配は少なくて大丈夫です
「最新のデバイスは費用が高そう…」と気になっている方も多いと思います。
ただ、中学生・高校生の時期は、医療費の面でも手厚いサポートが受けられる
特別な時期でもあります。
小児慢性特定疾病医療費助成制度(小慢)をはじめとする各種補助制度を
活用することで、CGMやインスリンポンプなどの最新治療にかかる費用の
自己負担を大きく抑えることができます。
「大人になってから試そう」と思っているうちに補助が使えなくなる、
ということも実際にあります。
費用の心配をあまりせず、
ご自身に合った治療を自由に試せるのは、今この時期ならではのことです。
もし試してみて「自分には合わなかった」という場合も、
元の治療(インスリンペン注射など)に戻すことはいつでも可能です。
たとえば、インスリンポンプを試して「これは便利!」と大変ご満足いただいている
患者さん・ご家族がいらっしゃる一方で、ポンプ装着部位の肌荒れが気になり、
インスリンペン注射に戻される方もいらっしゃいます。
どちらが正解ということはありません。
大切なのは、ご自身にとって「続けやすい治療」を見つけることです。
当院では、まず気軽に「試してみる」という選択肢を提案できるようにしています。
思春期ならではの「心のケア」も大切に
一方で、「体に機械をつけたくない」「病気の話ばかりされたくない」と
感じるお子さんも少なくありません。
ポンプを始めた当初はきちんとボーラス(追加打ち)できていたのに、
だんだん面倒になってしまう——そういったケースも珍しくないのが
思春期の現実です。
当院では、機器のテクニカルサポートはもちろん、
ご本人とご家族が前向きに治療を継続できるよう、
心理的な側面も含めたチーム医療を提供しています。
「なぜ続けられないのか」を責めるのではなく、
一緒に原因を探り、その子に合ったやり方を見つけることを大切にしています。

中高生の2型糖尿病:日本の現状とADA最新ガイドライン(2026年版)
子どもの2型糖尿病は大人とは異なる
近年、食生活やライフスタイルの変化により、中学生・高校生の2型糖尿病が増加しています。小児・思春期の2型糖尿病は、大人と比べてインスリン分泌能が急速に低下しやすいという特徴があり、早期からの適切な介入が非常に重要です。
治療の基本は、ご家族全員での食事・運動を含むライフスタイル改善です。しかし、それだけでは不十分なケースが多く、薬物療法が必要になることもあります。
日本における薬物療法の現状(小児・思春期の2型糖尿病)
日本では、小児・思春期の2型糖尿病に対して使用できる薬剤は、年齢や病状、薬剤ごとの適応によって異なります。
代表的な薬剤として、メトホルミンに加え、9歳以上ではSU薬であるグリメピリド、10歳以上ではSGLT2阻害薬であるルセフィ(一般名:ルセオグリフロジン)が使用できる場合があります。
ただし、実際にどの薬剤が適しているかは、年齢、体格、血糖値、HbA1c、インスリン分泌能、肥満の有無、腎機能、低血糖リスク、脱水リスク、ケトアシドーシスのリスク、生活背景などによって異なります。
そのため、当院では「使える薬があるか」だけでなく、「その患者さんに向いているか」「安全に使えるか」「保険診療上の適応を満たすか」を確認したうえで、治療方針を検討します。
世界の最前線:ADA 2026年ガイドラインでは
世界的な基準であるアメリカ糖尿病学会(ADA)の2026年版ガイドラインでは、10歳以上の小児・思春期の2型糖尿病において、メトホルミンなどで目標血糖値が達成できない場合に、以下の薬剤が推奨・認可されています。
- GLP-1受容体作動薬(例:セマグルチドなど):体重管理にも有効
- SGLT2阻害薬:腎保護・心血管保護効果も期待
日本国内でも現在、これらの薬剤の小児への適応追加に向けた治験・審査が進められており、将来的には選択肢が広がることが期待されています。
当院では、こうした海外の最新ガイドラインの動向を常に把握しながら、現在の日本の制度の中でお子さんに最も適した、安全で効果的な治療を提供します。
大学生・若年成人の糖尿病:飲酒・一人暮らし・ライフスタイルの変化
大学入学を機に一人暮らしが始まり、サークル活動や飲み会など、生活環境が大きく変わります。糖尿病をお持ちの大学生が特に注意すべきことをお伝えします。
飲酒と糖尿病:知っておきたいリスク
ADAガイドラインでも注意喚起されているように、アルコールと低血糖の組み合わせは非常に危険です。
- アルコールは摂取から6〜12時間後に「遅発性低血糖」を引き起こすことがあります
- 酩酊状態(ろれつが回らない、眠気、ふらつきなど)は低血糖の症状と非常に似ているため、周囲の人も、本人も低血糖に気づきにくくなります
- 特に夜間の飲酒後は、低血糖無自覚のリスクが高まります
また、喫煙の有害性は有名ですが、電子タバコも安全ではありません。
電子タバコの使用は、糖尿病性ケトアシドーシス(DKA)のリスクを高めることが海外のガイドラインで指摘されています。
「禁止」ではなく「安全な楽しみ方」を一緒に考えます
当院では、「飲酒はダメ」と頭ごなしに禁止するのではなく、飲む機会がある場合のインスリン調整方法・補食のとり方・CGMの活用法など、大学生のリアルな生活に即した実践的なアドバイスを提供しています。
また、一人暮らしで生活リズムが不規則になりやすい方、アルバイトや就職活動で多忙な方など、大学生ならではの悩みにも対応しています。

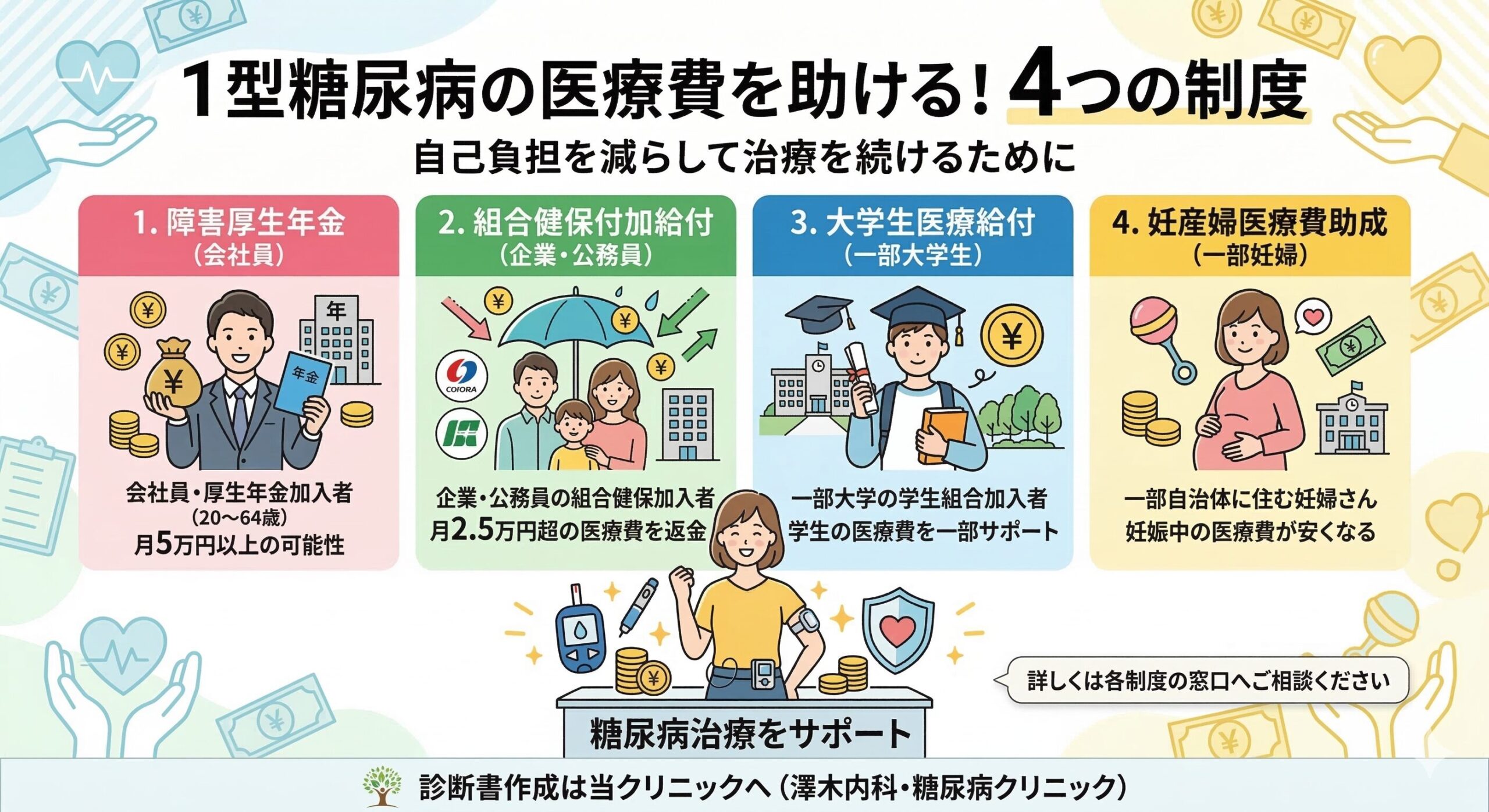
医療費の支援制度について
糖尿病の治療には継続的な医療費がかかります。知っておくと安心な制度を以下にご紹介します。
中学生・高校生・大学生の医療費助成

1型糖尿病の医療費助成制度(一部の大学生・成人の方向け)
澤木内科・糖尿病クリニックのサポート体制
| サポート内容 | 具体的な取り組み |
|---|---|
| 最新デバイスの導入・管理 | CGM、AIDシステム(AHCLポンプ)の処方・設定・フォロー |
| 食事・運動指導 | 部活・受験・一人暮らしなどライフスタイルに合わせた指導 |
| 心理的サポート | 思春期特有の悩みに寄り添うコミュニケーション |
| 最新ガイドライン対応 | ADA 2026年版をはじめ国内外の最新情報を反映 |
| 医療費制度のサポート | 小慢など申請書類の作成補助 |
| ご家族へのサポート | 保護者の方への丁寧な説明と連携 |
一緒に頑張りましょう
思春期・青年期の糖尿病治療で最も大切なのは、専門家と一緒に、無理なく、長く続けることです。
中学生の糖尿病、高校生の糖尿病、大学生の糖尿病――どの年代であっても、当院はお子さんとご家族の味方です。ご本人も、見守るご家族も、どうか一人で抱え込まないでください。
澤木内科・糖尿病クリニックへ、お気軽にご相談ください。
参考:American Diabetes Association. Standards of Care in Diabetes—2026. Diabetes Care 2026.


