幹細胞と再生医療について
「先生、幹細胞の点滴で糖尿病が
治るって広告を見たんですが、
どう思いますか?」
外来でこう聞かれることが、
この1年で明らかに増えました。
気持ちはよくわかります。
毎日の注射や薬から解放されたい。
膵臓が若返るなら試したい。
そう思うのは自然なことです。
ただ、糖尿病専門医として
はっきりお伝えしなければならないことがあります。
YouTubeでも解説しています。
まず結論から
2型糖尿病に対する「脂肪由来幹細胞の点滴治療(自由診療)」は、
現時点ではまだ研究段階であり、
世界中のどのガイドラインでも標準治療として認められていません。
数万〜数百万円の自由診療として
勧める広告には、十分な注意が必要です。
なぜそう言えるのか、科学的な観点から3つの理由を説明します。

慎重になるべき理由3つ
理由 1
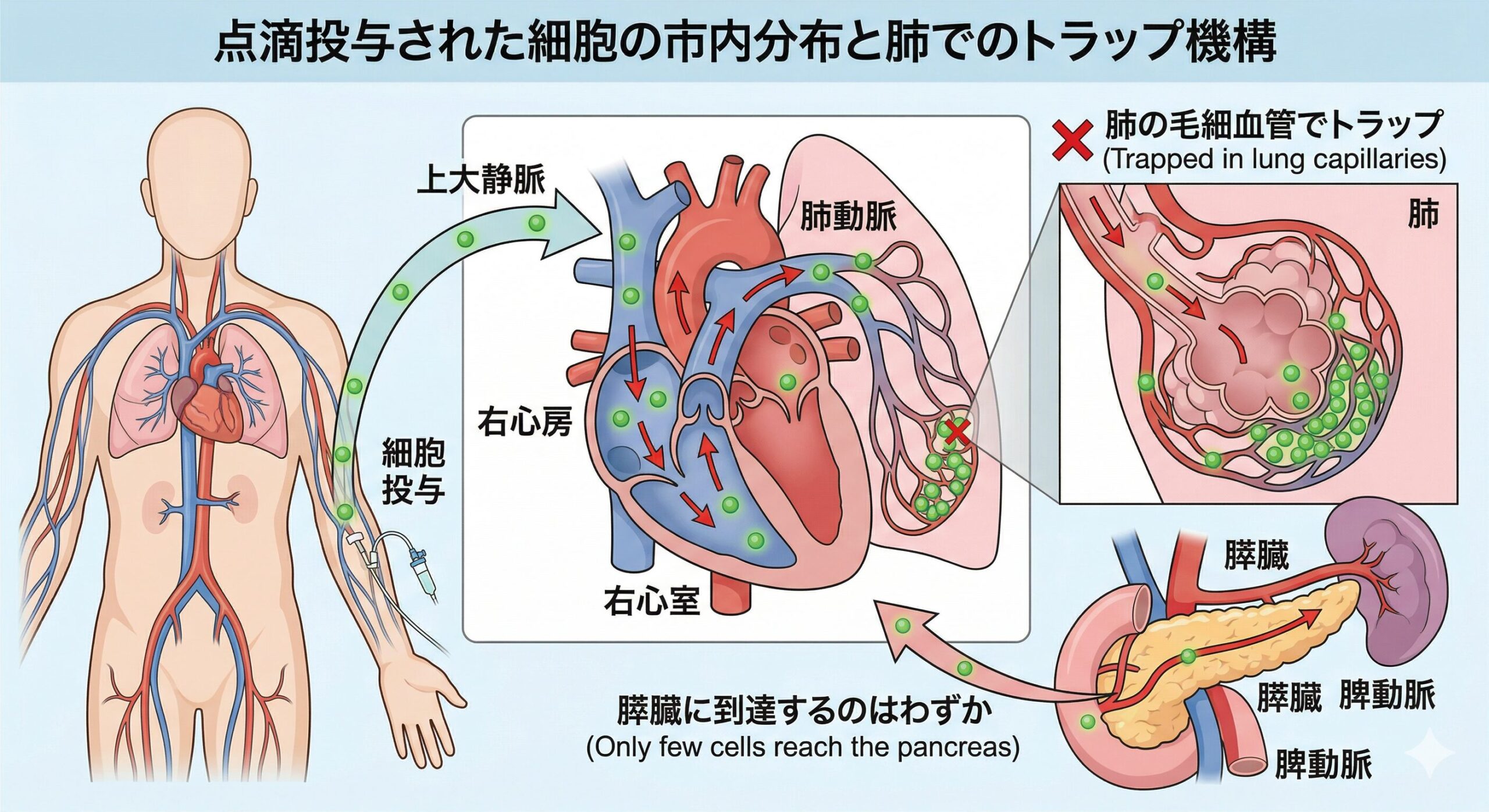
点滴した細胞は膵臓にほとんど届かない
広告では「点滴した幹細胞が膵臓に到達し、
細胞を再生させる」かのように伝えられています。
しかし実際には、腕の静脈から点滴した幹細胞は、
最初に肺という大きなフィルターを通ります。
研究によれば、ほとんどの細胞は肺で留まってしまい、
インスリンを作る膵臓の細胞(β細胞)のもとへ
大量に届くわけではないことがわかっています。
理由 2
インスリンを分泌する細胞へ「変身」する証拠がない
幹細胞はさまざまな細胞に分化できる可能性を持つ細胞です。
そのため
「膵β細胞に変身してインスリンを出してくれる」
と期待されがちです。
しかし、脂肪由来の幹細胞が体内で
インスリン分泌細胞に分化・置き換わるという確かな科学的証拠は、
現時点ではほとんどありません。
期待できる効果はせいぜい炎症を
わずかに抑える程度の間接的な作用に
とどまると考えられています。
理由 3
2型糖尿病は多因子が絡む複雑な病気
日本の糖尿病の大多数を占める2型糖尿病は、
単に膵β細胞が減少しているだけではありません。
食習慣・運動不足・肥満・遺伝的背景など、
さまざまな要因が複合的に関わっています。
原因が多岐にわたる病態に対して、
細胞を少し補充するだけでは根本的な解決になりません。
だからこそ、食事・運動療法を基本に、
安全性と有効性が確立されたSGLT2阻害薬や
GLP-1受容体作動薬などの薬物療法が、現在も治療の中心です。
再生医療に希望がないわけではありません
ここまで読んで「再生医療はすべて意味がないのか」と
思われた方もいるかもしれませんが、
そんなことはありません。
糖尿病の再生医療研究は、世界的に目覚ましいスピードで進んでいます。
ただし、その主要な対象は「1型糖尿病」です。
1型糖尿病は、自己免疫などによって
インスリン分泌細胞が破壊される病気であり、
「失われた細胞を補う」という
再生医療の概念と非常に相性が良いのです。
注目される最先端のアプローチ
現在、世界で進められている研究の中心は、
「体内で変身させる」のではなく、
「体の外で目的の細胞を
きちんと作り上げてから移植する」
(膵島細胞移植など)という方法です。
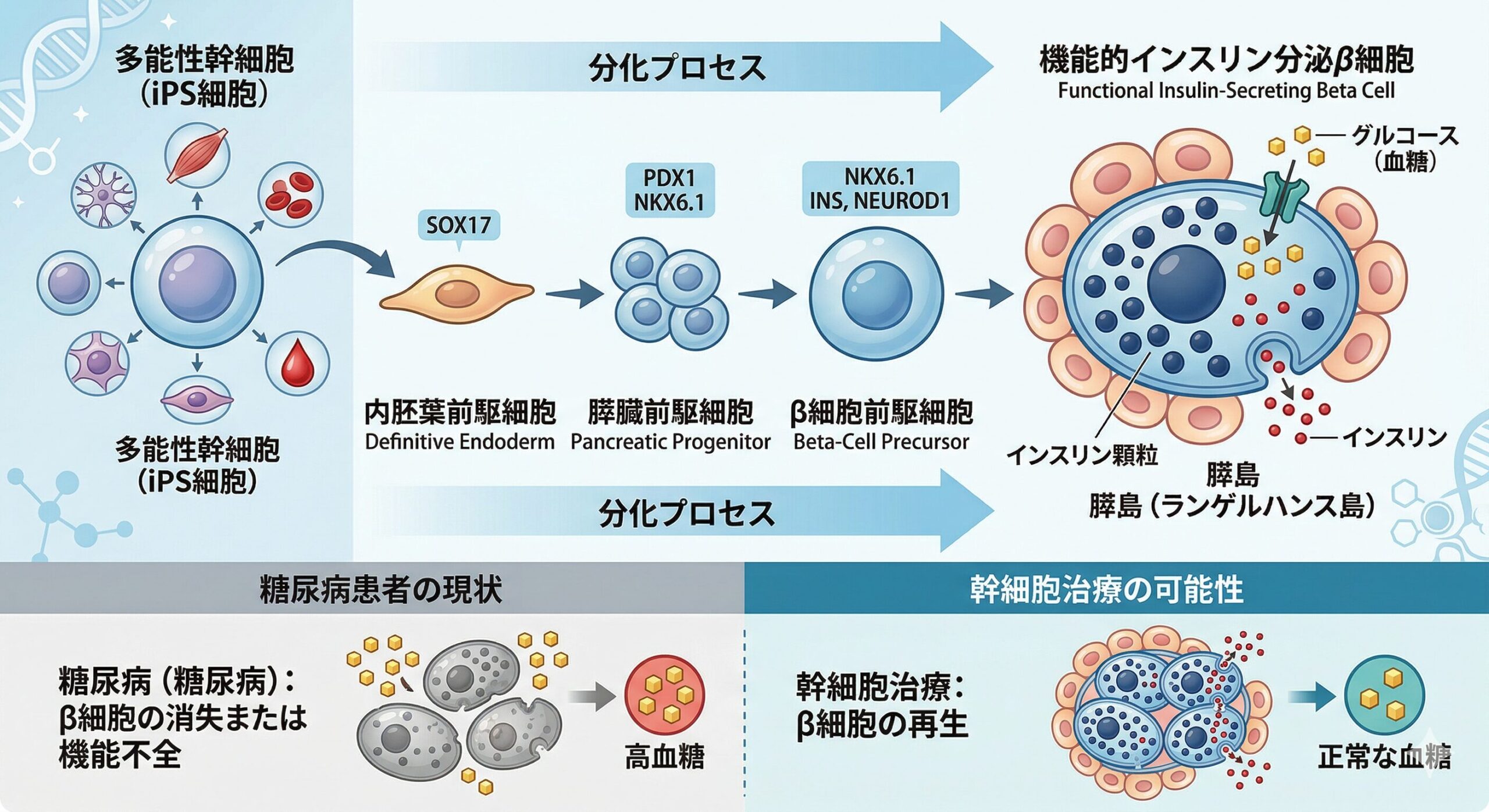
- iPS細胞から作るインスリン分泌細胞の移植
海外ではすでに「インスリン注射が不要になった」
という患者さんの報告も出てきています。 - 患者自身の脂肪幹細胞を体外で分化させてから移植
日本でも徳島大学などを中心に、
患者さんの脂肪由来幹細胞を体外で
インスリン分泌細胞に育ててから移植するという最先端の研究が進んでいます。
「体外で正確に作り上げてから届ける」——
これこそが、本当の意味での再生医療です。
根拠なく点滴するだけの治療とは、
アプローチがまったく異なります。
まとめ
- ✓2型糖尿病に対する「幹細胞点滴(自由診療)」はエビデンスが弱く、
現時点では標準治療ではありません。
高額な広告にはご注意を。 - ✓再生医療そのものは着実に進歩しており、
特に1型糖尿病ではiPS細胞などを用いた
「細胞を作って移植する」研究が世界規模で進んでいます。 - ✓今の糖尿病治療で最も大切なのは、
食事・運動を基本とした生活習慣の改善と、
安全性・有効性が確立された薬物療法の継続です。
糖尿病医療はこれから10年・20年で
大きく変わる可能性があります。
だからこそ今は「夢のある最先端研究」と
「現時点で本当に安全・有効な治療」を
しっかり区別して、正しい選択をすることが大切です。
YouTubeでも解説してます。
動画版は下記の画像をクリックください。



