こんにちは。
澤木内科・糖尿病クリニック院長の澤木秀明です。
「先生、HbA1cが下がってきました。
もう合併症は心配しなくていいですか?」
そう聞いてくれた60代の男性患者さんがいました。
血糖コントロールは確かに改善していましたが、
眼底検査をすすめると、
初期の網膜症が見つかりました。
糖尿病の合併症は、自覚症状なく進行します。
「数字が良いから大丈夫」とは言い切れません。
しかし、糖尿病診療で本当に大切なのは、単に血糖値の数字だけを見ることではありません。
糖尿病で最も注意したいことのひとつが、糖尿病の合併症です。
糖尿病の合併症は、目、腎臓、神経、足、心臓、脳など、全身に起こる可能性があります。
しかも、合併症の中には、初期にはほとんど自覚症状がないまま進行するものもあります。
「見えているから目は大丈夫」
「尿が普通だから腎臓は大丈夫」
「足が痛くないから問題ない」
とは言い切れません。
この記事では、糖尿病の合併症について、糖尿病専門医の立場から、できるだけわかりやすく解説します。
糖尿病診療ガイドライン2024では、日本の大規模臨床研究であるJ-DOIT3において、血糖・血圧・脂質・体重・生活習慣に介入することで、脳血管障害、腎症、網膜症を減少させ得ることが示唆されたとまとめられています。特にJ-DOIT3では、強化療法により腎症、網膜症、脳血管イベントの抑制が示されています。
また、ADA Standards of Care in Diabetes 2026でも、糖尿病は血糖管理だけでなく、合併症を防ぐための包括的なリスク管理が必要な慢性疾患であると位置づけられています。
糖尿病の合併症とは?
糖尿病の合併症とは、血糖値が高い状態や、血圧・脂質異常・肥満・喫煙などの影響が重なることで、血管や神経、臓器に障害が起こる状態です。
糖尿病の合併症は、大きく分けると次の2つに整理できます。
細い血管に起こる合併症
細い血管に起こる合併症は、糖尿病の三大合併症として知られています。
・糖尿病網膜症
・糖尿病腎症(糖尿病関連腎臓病:DKD)
・糖尿病神経障害
目、腎臓、神経は、細い血管の障害を受けやすい場所です。
太い血管に起こる合併症
太い血管に起こる合併症は、動脈硬化に関係します。
・心筋梗塞
・狭心症
・脳梗塞
・末梢動脈疾患
・足の血流障害
糖尿病では、血糖値だけでなく、血圧、LDLコレステロール、中性脂肪、喫煙、腎機能なども大切です。
つまり糖尿病は、血糖値だけを見る病気ではなく、全身の血管を守る病気とも言えます。
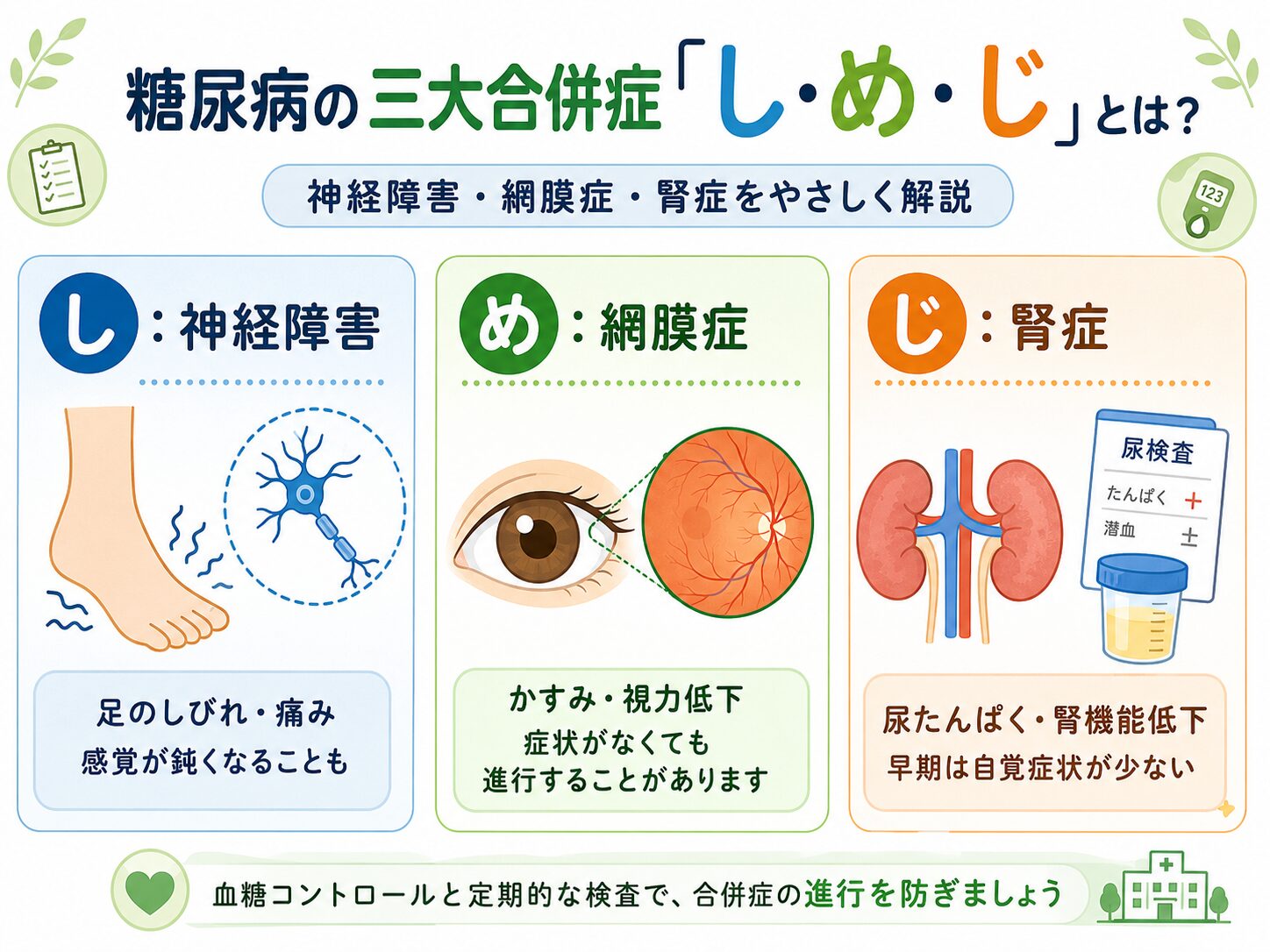
糖尿病の三大合併症とは?
糖尿病の三大合併症は、次の3つです。
・糖尿病網膜症
・糖尿病腎症(糖尿病関連腎臓病:DKD)
・糖尿病神経障害
覚え方として、昔から「し・め・じ」と言われることがあります。
し:神経障害
め:目の網膜症
じ:腎症
ただし、実際の診療では、これだけを見ていればよいわけではありません。
糖尿病では、心筋梗塞、脳梗塞、足病変、歯周病、フレイル、認知機能低下などにも注意が必要です。
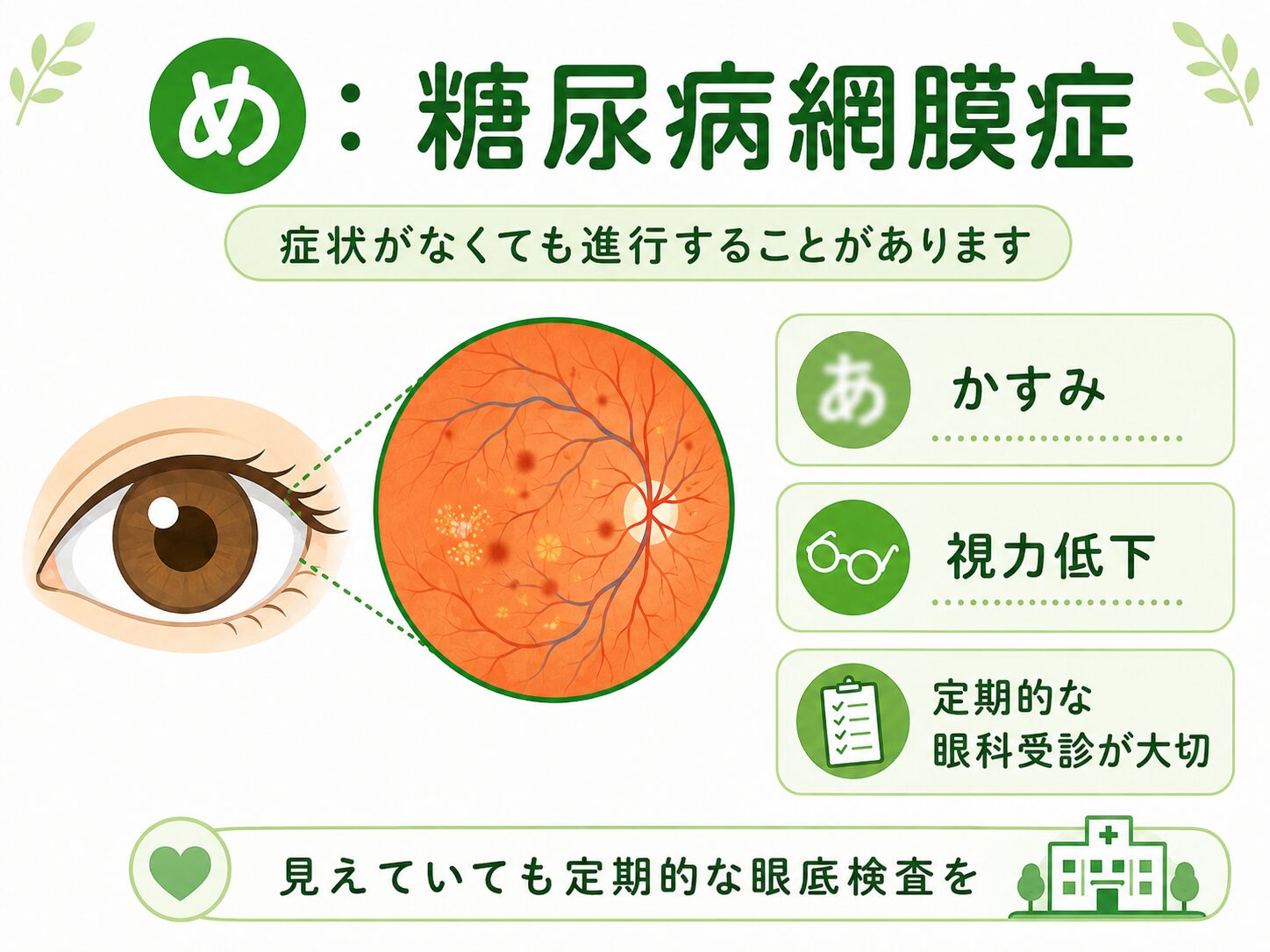
糖尿病網膜症|目の合併症
糖尿病網膜症は、糖尿病によって目の奥にある網膜の血管が障害される合併症です。
網膜は、カメラでいうフィルムやセンサーのような役割を持っています。ここに障害が起こると、視力低下や眼底出血、進行すれば失明につながることがあります。
注意したいのは、初期の糖尿病網膜症では自覚症状が乏しいことがあるという点です。
「普通に見えているから大丈夫」と思っていても、眼底検査で初めて異常がわかることがあります。
糖尿病網膜症で注意したい症状
次のような症状がある場合は、眼科受診が大切です。
・目がかすむ
・視力が落ちた
・黒いものが飛んで見える
・見える範囲が欠ける
・急に見えにくくなった
ただし、症状が出てから受診するのでは遅いことがあります。
糖尿病と診断されたら、症状がなくても定期的に眼科で眼底検査を受けることが大切です。
当院では糖尿病の血糖管理を行いながら、必要に応じて眼科受診をおすすめしています。
糖尿病腎症|腎臓の合併症
糖尿病腎症は、糖尿病によって腎臓の細い血管が障害される合併症です。
腎臓は、血液をろ過して、余分な水分や老廃物を尿として出す臓器です。
腎臓の働きが悪くなると、尿たんぱく、むくみ、腎機能低下が起こり、進行すると透析が必要になることがあります。
ADA 2026では、糖尿病に伴う慢性腎臓病は、尿アルブミンの持続的な増加、eGFR低下などで診断され、糖尿病のある方では心血管リスクも高まると説明されています。また、2型糖尿病では診断時から腎障害が存在することがあり、尿アルブミン/クレアチニン比とeGFRを少なくとも年1回評価することが推奨されています。
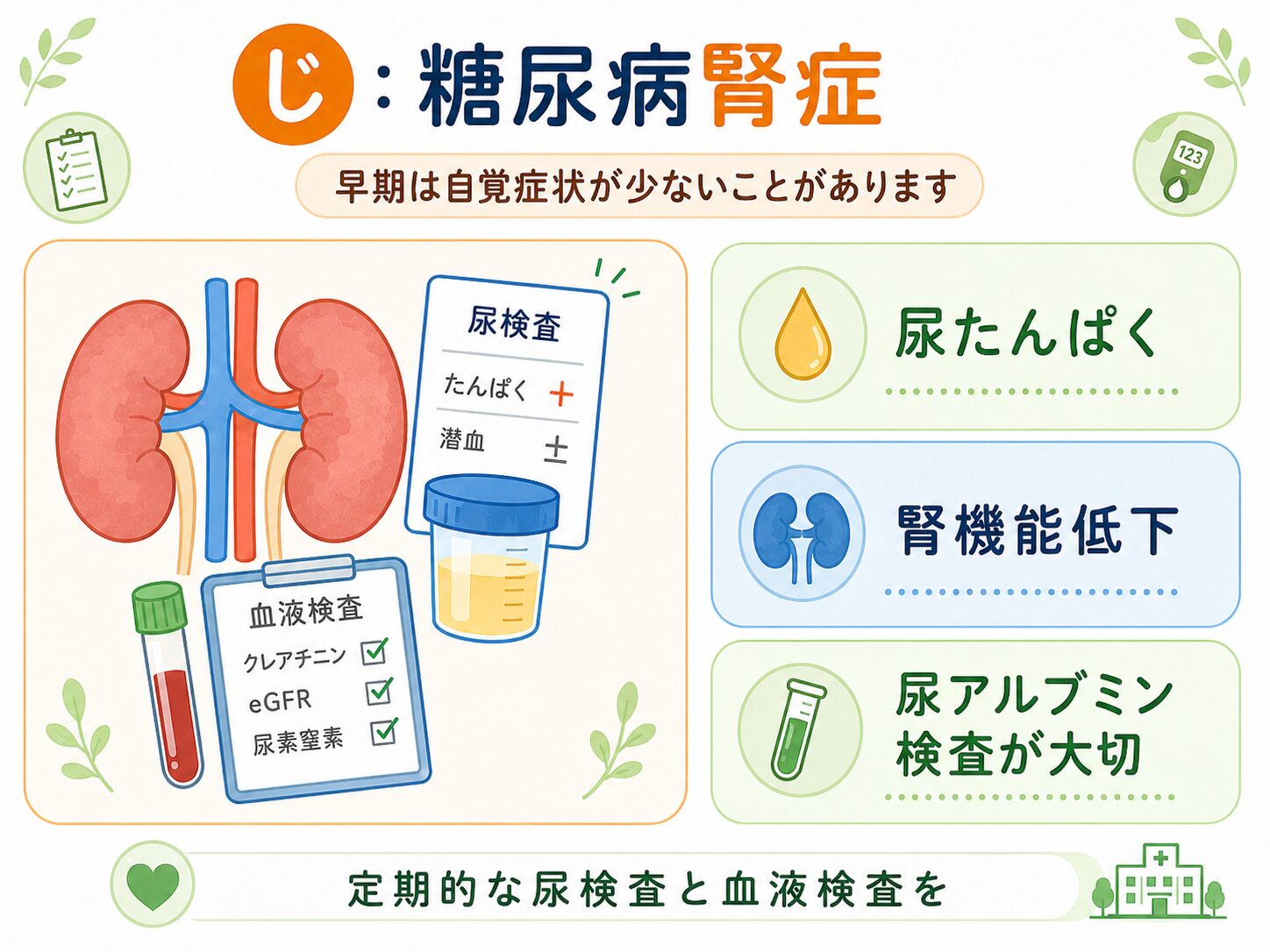
腎臓は症状が出にくい臓器です
腎臓の合併症で怖いのは、初期には自覚症状が少ないことです。
尿が普通に出ていても、腎臓が傷み始めていることがあります。
そのため、糖尿病では血糖値やHbA1cだけでなく、
・尿たんぱく
・尿アルブミン
・eGFR
・血清クレアチニン
・血圧
などを定期的に確認することが大切です。
尿の泡立ちが気になる方へ
「尿が泡立つ」
「尿のにおいが気になる」
「夜間頻尿がある」
という症状で糖尿病や腎臓病を心配される方もいます。
ただし、尿の泡立ちだけで糖尿病腎症とは判断できません。尿検査、血液検査、血圧、糖尿病の経過を総合的に見る必要があります。
関連記事:
https://www.osaka-tounyoubyou.jp/syoujou/urinesymptom/
糖尿病で尿はどう変わる?頻尿・におい・泡立ちの見方を専門医が解説
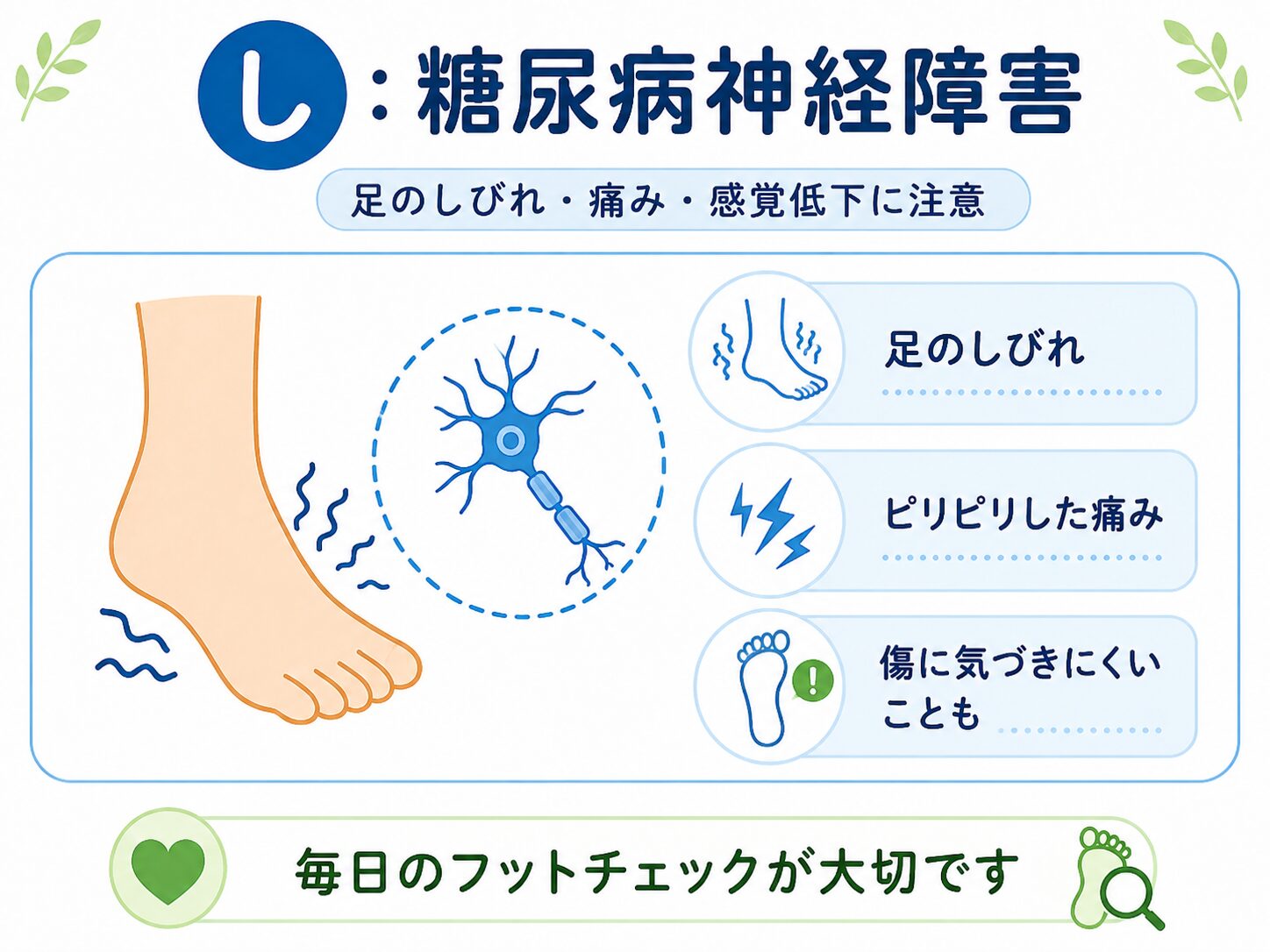
糖尿病神経障害|しびれ・痛み・感覚低下
糖尿病神経障害は、糖尿病によって神経が障害される合併症です。
特に足先から症状が出ることが多く、次のような症状がみられることがあります。
・足がしびれる
・足の裏に紙が貼りついたように感じる
・足がピリピリする
・足がジンジン痛む
・足が冷たい、または熱く感じる
・感覚が鈍い
・傷ややけどに気づきにくい
神経障害は、痛みとして出ることもあれば、逆に痛みを感じにくくなることもあります。
この「痛みを感じにくい」という状態が、足の傷を悪化させる原因になることがあります。
足の症状がすべて糖尿病とは限りません
足のしびれや痛みがあると、糖尿病神経障害を心配される方が多いです。
ただし、足のしびれは、腰の病気、整形外科的な神経圧迫、血流障害、ビタミン不足、薬剤、甲状腺疾患などでも起こります。
そのため、足の症状がある場合は、糖尿病だけでなく、他の原因も含めて考える必要があります。
関連記事:糖尿病で足がしびれる・痛いのはなぜ?神経障害と足病変の注意点を専門医が解説
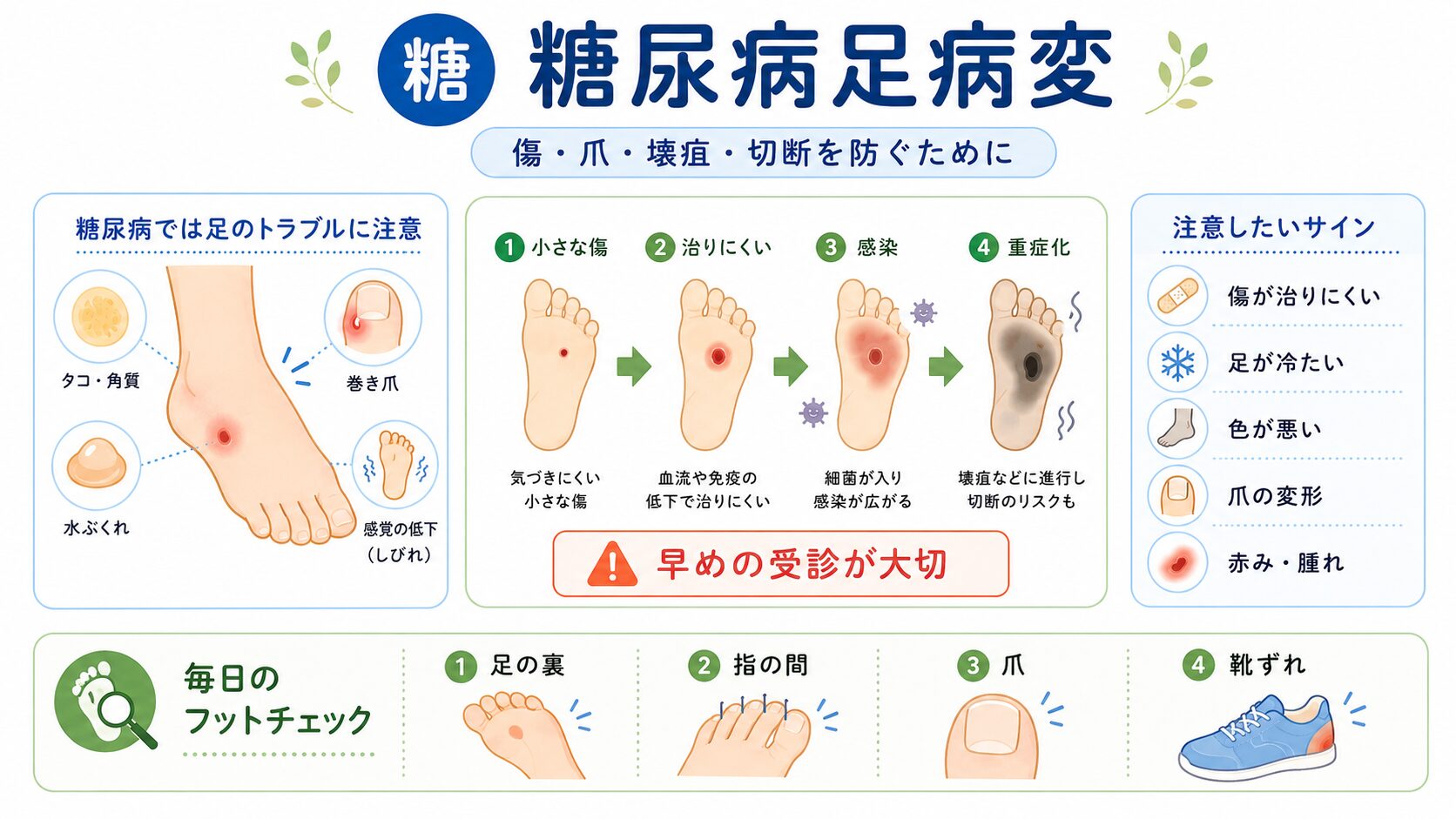
糖尿病足病変|傷・爪・壊疽・切断を防ぐために
糖尿病では、足のトラブルにも注意が必要です。
糖尿病神経障害で感覚が鈍くなると、靴ずれ、やけど、深爪、爪の変形、たこ、魚の目などに気づきにくくなります。
さらに、血流障害があると傷が治りにくくなります。
そこに感染が加わると、足潰瘍や壊疽につながることがあります。重症化すると、入院治療や手術が必要になることもあります。
足で注意したいサイン
次のような症状がある場合は、早めに医療機関で相談してください。
・足の傷が治りにくい
・足の色が悪い
・足が冷たい
・足の痛みが強い
・足の感覚が鈍い
・爪が黒い、変形している
・足に膿や赤み、腫れがある
・発熱を伴う
・歩くと足が痛くなり、休むと楽になる
特に、糖尿病がある方の足の傷は、自己判断で様子を見すぎないことが大切です。
毎日のフットチェックが大切です
糖尿病の方は、毎日足を見る習慣をおすすめします。
・足の裏を見る
・指の間を見る
・爪が食い込んでいないか見る
・赤み、傷、水ぶくれがないか見る
・靴ずれがないか見る
足の裏が見えにくい方は、鏡を使ったり、ご家族に見てもらったりするとよいです。
足を守るためにも清潔な靴下を履く習慣が望ましいです。
また、白い靴下だと足に出血などの異変があったときに気づきやすいと言うメリットもあります。
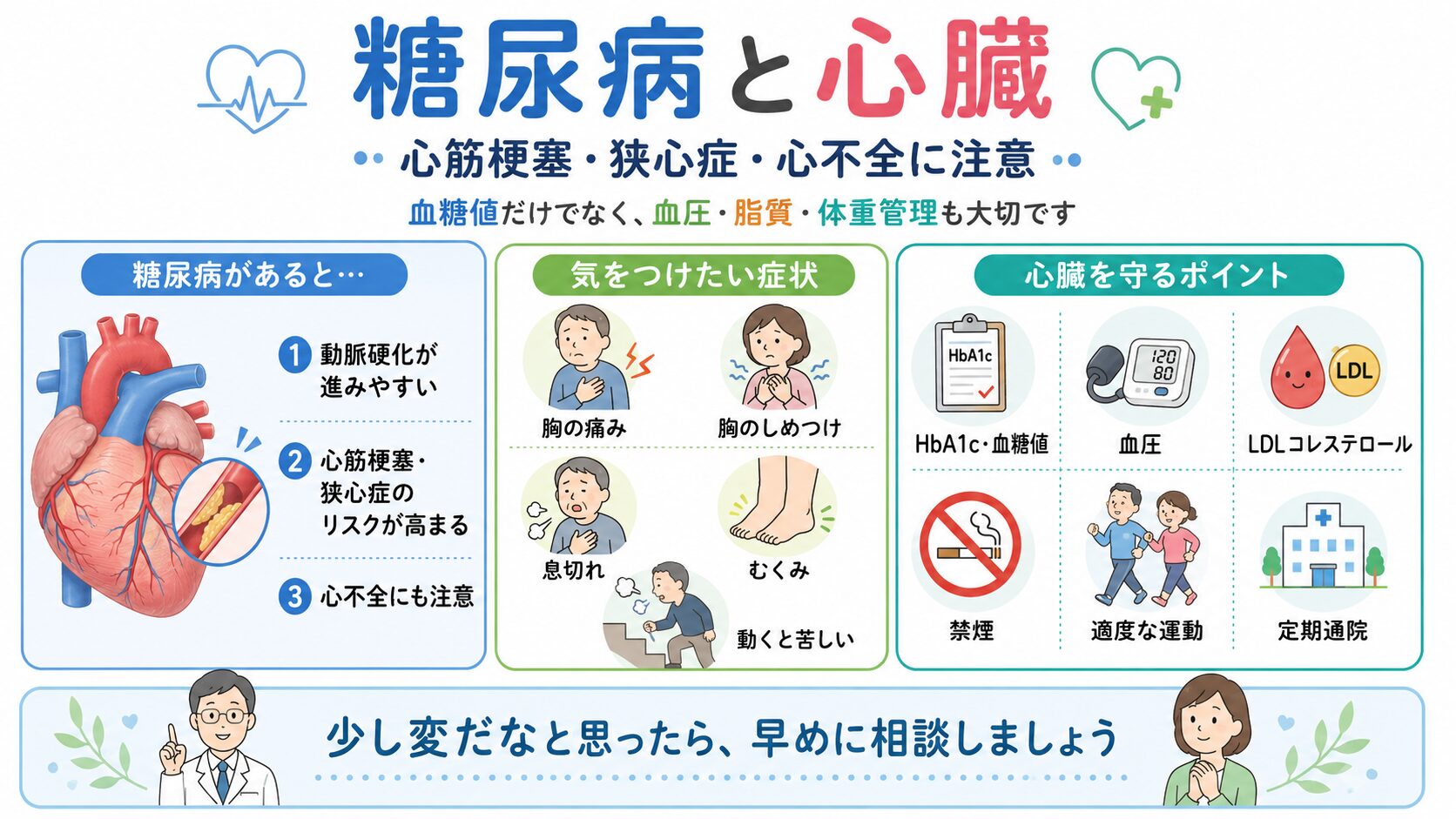
糖尿病と心臓|心筋梗塞・狭心症・心不全
糖尿病では、心臓の病気にも注意が必要です。
糖尿病があると、動脈硬化が進みやすくなり、心筋梗塞や狭心症のリスクが高まります。
また、近年は糖尿病と心不全の関係も重視されています。
心臓の合併症を防ぐためには、血糖値だけでなく、次の管理が大切です。
・血圧
・LDLコレステロール
・中性脂肪
・体重
・喫煙
・腎機能
・運動習慣
ADA 2026でも、心血管疾患リスク管理は独立した章として扱われており、血圧、脂質、心血管疾患、腎臓病などを含めた包括的な管理が重要とされています。
糖尿病の方が注意したい心臓の症状
次のような症状がある場合は、早めの相談が必要です。
・胸が痛い
・胸が締めつけられる
・息切れしやすい
・階段で息が上がる
・動くと胸が苦しい
・急に冷や汗が出る
・むくみが強い
・横になると息苦しい
糖尿病神経障害がある方では、典型的な胸痛が目立たないこともあります。
「少し変だな」という感覚を軽視しないことが大切です。
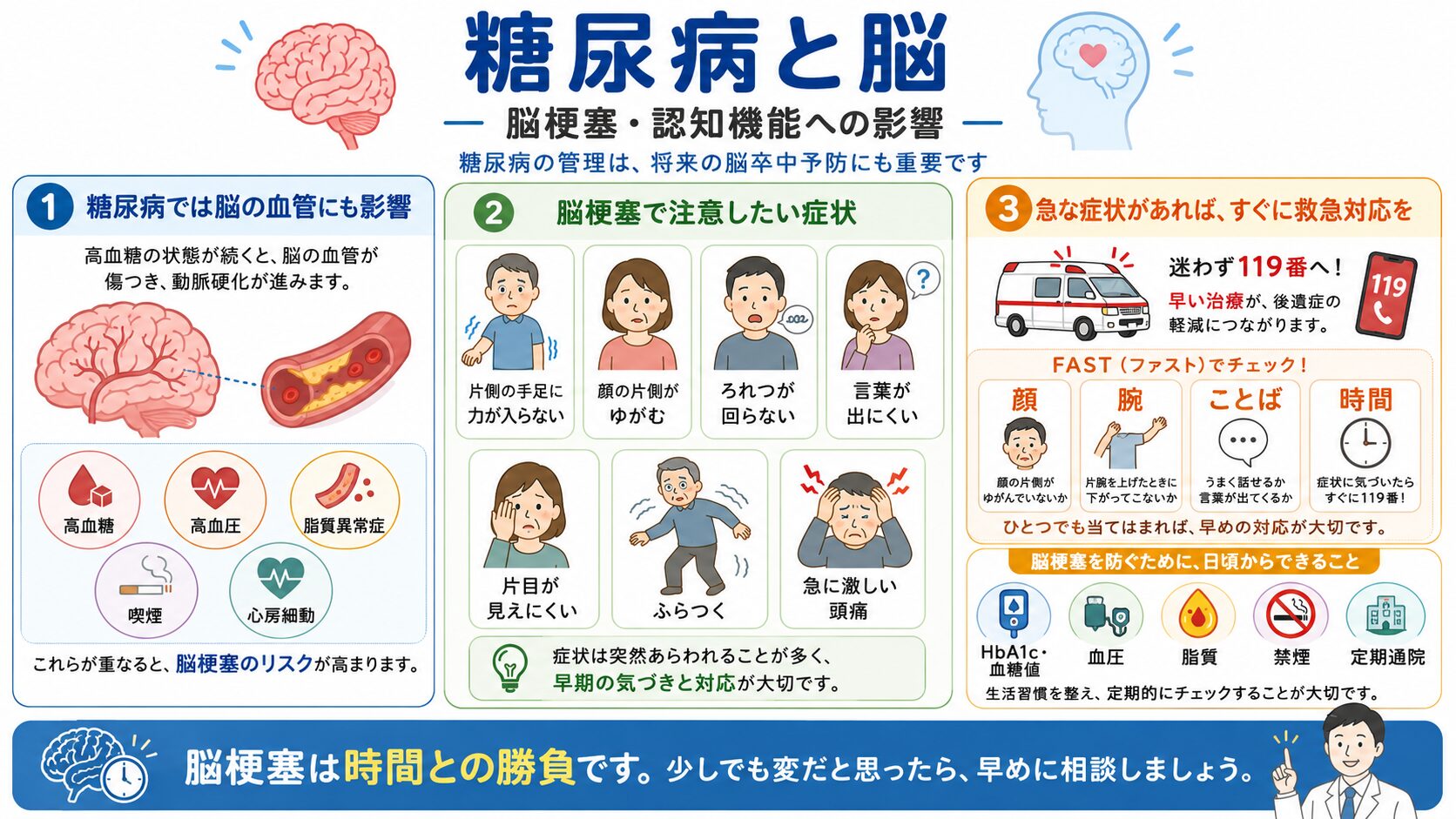
糖尿病と脳|脳梗塞・認知機能への影響
糖尿病では、脳の血管にも影響が出ることがあります。
特に注意したいのが脳梗塞です。
脳梗塞は、脳の血管が詰まる病気です。高血糖、高血圧、脂質異常症、喫煙、心房細動などが重なるとリスクが高まります。
脳梗塞で注意したい症状
次のような症状が急に出た場合は、すぐに救急対応が必要です。
CTやMRIがある医療機関に電話で受診意向を伝えたうえで、救急受診をしてください。
・片側の手足に力が入らない
・顔の片側がゆがむ
・ろれつが回らない
・言葉が出にくい
・片目が見えにくい
・ふらつく
・急に激しい頭痛が出る
脳梗塞は、時間との勝負です。
糖尿病の管理は、将来の脳卒中を防ぐためにも重要です。
糖尿病と歯周病
糖尿病と歯周病は、互いに関係することが知られています。
血糖値が高い状態が続くと、感染に対する抵抗力が低下し、歯ぐきの炎症が悪化しやすくなることがあります。
一方で、歯周病による慢性的な炎症が、血糖管理に影響することもあります。
次のような症状がある方は、歯科での相談も大切です。
・歯ぐきから血が出る
・歯ぐきが腫れる
・口臭が気になる
・歯がぐらつく
・歯が抜けやすい
・噛みにくい
糖尿病診療では、内科だけでなく、眼科、歯科、腎臓内科、循環器内科などとの連携が大切です。
糖尿病の合併症はなぜ起こるのか
糖尿病の合併症は、血糖値が高いことだけで説明できるわけではありません。
主に次のような要因が関係します。
・高血糖
・血糖変動
・高血圧
・脂質異常症
・肥満
・喫煙
・慢性炎症
・腎機能低下
・糖尿病の罹病期間
・遺伝的背景
・生活習慣
・治療中断
ADA 2026では、慢性的な高血糖は網膜症や神経障害などの細小血管合併症と関連する、よく確立されたリスク因子であり、血糖管理を最適化することが細小血管障害の予防や進行抑制に役立つと説明されています。
一方で、糖尿病の合併症を防ぐには、血糖だけでなく、血圧、脂質、体重、禁煙、腎臓、足、目などを含めた総合管理が重要です。
HbA1cが良ければ合併症は起こらない?
HbA1cは、糖尿病の管理で非常に大切な指標です。
しかし、HbA1cだけを見ていれば合併症を完全に予防できるわけではありません。
たとえば、HbA1cが同じでも、
・血圧が高い
・LDLコレステロールが高い
・喫煙している
・腎機能が低下している
・低血糖が多い
・血糖変動が大きい
・体重が増えている
・通院が中断している
といった場合には、合併症リスクが変わります。
糖尿病診療で大切なのは、HbA1cを下げることだけではなく、その方に合った安全な目標を設定し、合併症を防ぐことです。
関連記事:糖尿病は血液検査でわかる?HbA1c・血糖値・75gOGTTの見方を専門医が解説
糖尿病合併症を防ぐために大切な検査
糖尿病の合併症を防ぐには、定期的な検査が大切です。
血液検査
血液検査では、次のような項目を確認します。
・血糖値
・HbA1c
・腎機能
・脂質
・肝機能
・貧血の有無
・必要に応じたその他の項目
尿検査
尿検査では、腎臓の合併症を確認します。
・尿たんぱく
・尿アルブミン
・尿糖
・尿ケトン
特に尿アルブミンは、糖尿病腎症の早期発見に役立ちます。
血圧測定
血圧は、腎症、心筋梗塞、脳梗塞のリスクと深く関係します。
糖尿病の方では、血糖値だけでなく血圧管理も大切です。
眼科検査
糖尿病網膜症は、内科の血液検査だけではわかりません。
眼科で眼底検査を受ける必要があります。
足の診察
足の診察では、次のような点を確認します。
・しびれ
・感覚低下
・傷
・爪の異常
・皮膚の乾燥
・たこ、魚の目
・血流の状態
心電図・動脈硬化検査
必要に応じて、心電図やABIなどで心臓・血管の状態を確認することがあります。
すぐに受診した方がよい症状
次のような症状がある場合は、早めに医療機関へ相談してください。
・急に目が見えにくくなった
・足の傷が治らない
・足が赤く腫れている
・足に膿がある
・胸が痛い
・息切れが強い
・片側の手足に力が入らない
・ろれつが回らない
・尿の泡立ちが続く
・むくみが強い
・急に体重が減った
・血糖値が非常に高い
・強い口渇、多尿、だるさがある
特に、胸痛、脳卒中を疑う症状、足の感染を疑う症状は、緊急性が高いことがあります。
糖尿病合併症を防ぐためにできること
糖尿病の合併症を防ぐためには、次のようなことが大切です。
1. 定期通院を続ける
糖尿病は、症状がない時期こそ定期的な管理が大切です。
症状がないからといって通院を中断すると、合併症が進んでから見つかることがあります。
2. HbA1cだけでなく血圧・脂質も確認する
血糖値だけでなく、血圧や脂質も確認しましょう。
糖尿病の合併症予防では、血糖・血圧・脂質の総合管理が重要です。
3. 眼科受診を忘れない
目の合併症は、自覚症状がない時期から進むことがあります。
糖尿病と診断されたら、定期的な眼科受診をおすすめします。
4. 尿検査・腎機能検査を受ける
腎臓の合併症は、早期には症状が出にくいです。
尿アルブミン、尿たんぱく、eGFRなどを定期的に確認しましょう。
5. 足を見る習慣をつける
糖尿病の方は、足の小さな傷を見逃さないことが大切です。
毎日足を確認し、異常があれば早めに相談しましょう。
6. 禁煙する
喫煙は動脈硬化を進め、心筋梗塞、脳梗塞、足の血流障害のリスクを高めます。
糖尿病の方にとって禁煙は非常に大切です。
7. 食事・運動・体重管理を続ける
食事療法と運動療法は、血糖値だけでなく、体重、血圧、脂質にも関係します。
無理な糖質制限や極端な食事ではなく、続けられる方法を考えることが大切です。
澤木内科・糖尿病クリニックで大切にしていること
澤木内科・糖尿病クリニックでは、糖尿病を「血糖値だけの病気」とは考えていません。
血糖値やHbA1cだけでなく、
・目
・腎臓
・神経
・足
・心臓
・脳
・血圧
・脂質
・体重
・生活習慣
を含めて、合併症を防ぐための診療を大切にしています。
また、必要に応じて眼科、腎臓内科、循環器内科、歯科、総合病院などと連携しながら診療を行います。
糖尿病は、早く気づき、継続して管理することで、合併症を防げる可能性があります。
「健診で血糖値が高いと言われた」
「HbA1cが高いと言われた」
「足がしびれる」
「尿が泡立つ」
「目が心配」
「糖尿病の合併症が不安」
という方は、一度ご相談ください。
関連記事:糖尿病は何科に行けばいい?糖尿病内科と一般内科の違いを専門医が解説
関連記事:血糖値スパイクとは?食後の眠気・原因・対策を糖尿病専門医が解説
まとめ
糖尿病の合併症は、目、腎臓、神経、足、心臓、脳など全身に起こる可能性があります。
特に注意したいのは、初期には自覚症状が少ない合併症が多いことです。
糖尿病の合併症を防ぐためには、
・HbA1c
・血糖値
・血圧
・脂質
・尿検査
・腎機能
・眼科検査
・足の確認
・生活習慣
・禁煙
・定期通院
を総合的に見ることが大切です。
糖尿病は、単に血糖値を下げる病気ではありません。
将来の目、腎臓、神経、足、心臓、脳を守るために、今の管理を続けていく病気です。
不安な症状がある方、健診で血糖値やHbA1cを指摘された方、糖尿病の合併症が心配な方は、早めに医療機関で相談しましょう。
糖尿病の合併症が心配な方へ
澤木内科・糖尿病クリニックでは、糖尿病専門医がHbA1cや血糖値だけでなく、腎臓、足、血圧、脂質、生活習慣なども含めて総合的に診療しています。
健診で血糖値やHbA1cを指摘された方、足のしびれ、尿の泡立ち、目の異常などが気になる方は、お気軽にご相談ください。
よくある質問
糖尿病の三大合併症とは何ですか?
糖尿病の三大合併症は、糖尿病神経障害、糖尿病網膜症、糖尿病腎症です。神経、目、腎臓に起こる細い血管の合併症です。
糖尿病の合併症はいつから起こりますか?
糖尿病の合併症がいつから起こるかは、血糖値、HbA1c、血圧、脂質、喫煙、糖尿病の期間などによって異なります。症状がないうちから進むこともあるため、定期検査が大切です。
糖尿病で足がしびれるのは合併症ですか?
糖尿病神経障害で足のしびれが出ることがあります。ただし、腰の病気や血流障害など他の原因でも足のしびれは起こるため、医療機関で確認することが大切です。
糖尿病で尿が泡立つのは腎症ですか?
尿の泡立ちだけで糖尿病腎症とは判断できません。尿たんぱく、尿アルブミン、eGFR、血圧などを確認して総合的に判断します。
糖尿病の合併症を防ぐには何をすればよいですか?
血糖値やHbA1cだけでなく、血圧、脂質、体重、禁煙、尿検査、眼科受診、足の確認を継続することが大切です。
参考文献
- 日本糖尿病学会. 糖尿病診療ガイドライン2024. トピックス4:日本における大規模臨床試験. J-DOIT3、JDCP、J-DREAMSに関する記載。
- American Diabetes Association Professional Practice Committee for Diabetes. Standards of Care in Diabetes—2026. Diabetes Care. 2026;49(Suppl.1).
- American Diabetes Association Professional Practice Committee for Diabetes. 10. Cardiovascular Disease and Risk Management: Standards of Care in Diabetes—2026.
- American Diabetes Association Professional Practice Committee for Diabetes. 11. Chronic Kidney Disease and Risk Management: Standards of Care in Diabetes—2026.
- American Diabetes Association Professional Practice Committee for Diabetes. 12. Retinopathy, Neuropathy, and Foot Care: Standards of Care in Diabetes—2026.


